■岡本メソッドによる前立腺癌小線源治療の実績
私は2005年より限局性前立腺癌に対する密封小線源(I-125)の永久挿入療法(以下シード治療もしくは小線源治療と略す)を開始し、安全かつ再現性を持って高線量投与を可能とする独自の高精度小線源療法を開発し、Ten-step methodとして国際誌に公表しています (https://aapm.onlinelibrary.wiley.com/doi/full/10.1002/acm2.13224)
その治療効果に対する大きな信頼から、滋賀医科大学を辞する2019年末まで北海道から沖縄まで全国から多数の患者さんが私の小線源治療をもとめて来院されていました。
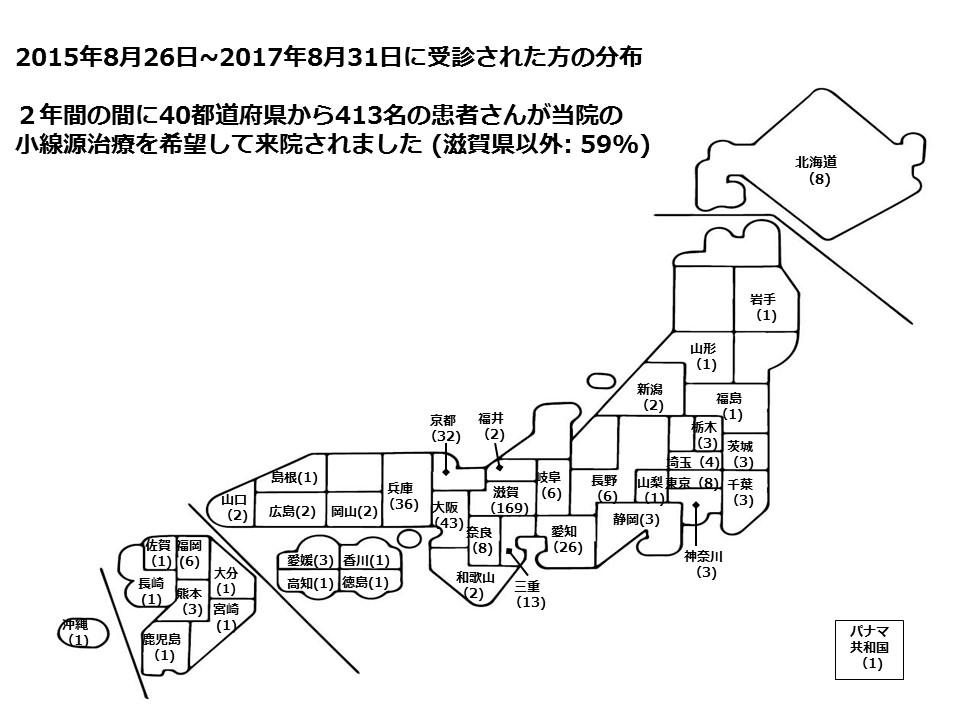
さらに私は2015年1月からは前立腺癌小線源治療学講座をたちあげ、年間140例を超える治療をおこない国内有数のハイヴォリュームセンタとして小線源治療をリードしていました。前職滋賀医大の最終年である2019年は1月から11月末までしか治療ができなかったため、私が執刀した年間治療数は117症例にとどまりました。これは当時の滋賀医科大学泌尿器科 河内明宏教授 (現大津市民病院理事長)が企てた前立腺がん患者さんへの人権侵害行為および不正行為が原因であり、これに対し、当時滋賀医大学側の管理責任者であった塩田浩平学長及び松末吉隆病院長が、唯々己の保身に汲々とすることのみに血眼となり末端の放射線治療医(河野直明助教)に対しても囲い込みをかけ、治療妨害行為、虚偽・捏造工作に加担させました。そして医療人としての倫理観が微塵もない、恥知らずで醜悪至極な組織ぐるみの不正隠蔽行為という暴走を続けたのです。その結果、法廷内や大学ホームページにおいて、患者会側やメディアからも失笑を買う、”卑しく見苦しい”としか形容しようのない “辻褄の合わない、嘘とでっち上げまみれ の虚偽証言”を展開し続けました 【滋賀医大附属病院HPの謎 なぜこの時に松末院長はこんな文章を掲載したのか?患者1000名のカルテを組織的に不正閲覧!院長も手を染めた滋賀医大附属病院、底なしの倫理欠如】。この一連の不正行為と不正隠ぺいのための茶番としか言いようのない、おびただしい数の虚偽・捏造工作行為は大津地方裁判所の判決文において論破一蹴されました。これら滋賀医大に下された一連の司法判断について関心をお持ちの方は患者会ホームページを御覧になってください(裁判所、実質、説明義務違反認める – 前立腺がん小線源治療患者(syousengen.net))。司法から”医師の治療を妨害してはならない”と一喝された病院・大学は、世界を見渡しても過去・歴史上例がありません。この事件で露呈した滋賀医大病院(特に河内明宏教授を筆頭とする泌尿器科医師たち)とその管理責任者(塩田浩平学長及び松末吉隆病院長)が起こした医療者・教育者としてあるまじき、遵法精神の欠落した醜態と腐敗の実態【当時の法廷闘争記録の一部を挙げておきますのでお読み下さい:当時の滋賀医科大学におけるガバナンス機能を完全に喪失した組織ぐるみの露骨な不正隠蔽工作(嘘と捏造のオンパレード)の記録です。Amazon.co.jp: 名医の追放: 滋賀医科大病院事件の記録 : 黒薮 哲哉: 本 (15) Facebook 明日21日(木)大津地裁で滋賀医大病院問題裁判! 岡本圭生医師が証人尋問! 国立大学及びその附属病院がなぜ、院内の医師による治療を妨害するのか?《傍聴速報》11・21滋賀医大病院「損害賠償請求訴訟」 有印公文書偽造にまで手を染めていた滋賀医大病院! 大津警察が告発受理で捜査中であることが判明! 滋賀医大教授書類送検(8月21日) – 前立腺がん小線源治療患者会手術をめぐり嘘判明 │滋賀・中日新聞 – 前立腺がん小線源治療患者会 「名医の追放」に異議あり! 11月21日(木)大津地裁で岡本医師が法廷で証言! 滋賀医大の暴走と闘う岡本圭生医師と患者会、いよいよ裁判はヤマ場へ!不当医療行為を組織ぐるみで隠ぺいか? 滋賀医大附属病院「説明義務違反」損害賠償裁判、第5回口頭弁論報告《緊急速報》滋賀医大問題で岡本医師と患者5名がついに刑事告訴へ! 滋賀医大病院「説明義務による損害賠償請求訴訟」報告 ── 大津地裁に塩田浩平学長、松末吉隆病院長、河野直明医師が揃って証人として出廷滋賀医科大事件、本人尋問で説明義務違反の構図が明らかに── 被告が続ける実りのない岡本医師への人格攻撃 [特別寄稿]黒薮哲哉】は医学教育組織であることを考えれば学生教育への負の影響は、計り知れないくらい深刻かつ甚大であり、国が高等教育機関としての指定取り消しに処すべき不祥事であります。まさに言語道断の極みといわざるを得ません。国立大学病院法人が、このように組織ぐるみで前立腺癌患者さんの命を虫けら同然に葬りさってまでも断行しようとした愚行と暴挙は5年経過した今日でも絶対に許されることではなく決して風化させてはならない由々しき大事件であり、良識ある人々の記憶から消え去ることは決してありません。特に待機患者の命を切り捨てる為に策動・指示・加担した、先に実名を挙げた者達に対する当時の待機患者さんたちの怨嗟の念が消えることがないのは当然です。また天が、これら傲岸不遜、腐れ外道の輩に鉄槌を下すことは必定です。仏法によれば、”因果の道理、歴然として私なく造悪の者は三時の業報の理に従い、現世を超えて堕ち続ける”が法と定めであるからして, 当時の首謀者である元滋賀医大泌尿器科河内明宏教授 (現大津市民病院理事長)と管理責任者(塩田浩平元学長及び松末吉隆元病院長)は、必ずや造悪の者として堕ち続け、今世を朽ちてなお、来世においても”生き恥を晒し悪の報い”という”長時の苦”を受け続けるはずです。当時、滋賀医大当局の身勝手な保身行為により命の危険に晒された患者さん(癌患者の滋賀医大病院による治療妨害-阻止に向けて-滋賀医大の治療妨害で、治療を受けられない患者さんの無念 岡本医師のがん治療は希望の星! 救われる命が見捨てられる現実を私たちは許さない! 滋賀医大小線源治療患者会による1・12草津駅前集会とデモ行進報告司法が画期的判断! 滋賀医大附属病院を相手取り「治療妨害の禁止」を求めた岡本医師と患者7名の仮処分申立て、大津地裁が請求を認める決定下す!)がYoutubeで声をあげておられますので、ご視聴していただければ幸いです : 超高リスク前立腺がんを克服。術後も健康体と変ない結果を手に入れた治療法とその遍歴 (youtube.com)
さて、これ以降私のおこなってきた小線源治療について詳しく説明いたします。米国において小線源治療は前立腺癌に対する放射線療法として確立され、既に30年以上を経過し、転移の無い前立腺癌患者さんに対する根治的治療法として広く行われてきました。小生はこれまで1600例を超える前立腺がん患者さんに小線源治療をおこなってきました。その経験を通して、小線源療法は高い経験と技術を持っておこなえば、体への負担が軽いばかりでなく、安全かつ有効性のきわめて高い治療法であり、他の治療法でに比べて圧倒的に完治率が高いというデータを国際雑誌に発表してきました。このホームページでは小生が長い年月をかけて構築してきた高精度小線源治療の長期観察データに基づくアウトカムを、国際雑誌において厳格な査読ののち受理・公表されたエビデンスに基づいて解説していきます(学会で成果を発表することの意義を否定するものではありませんが、学会発表はその内容の科学的妥当性について第三者が、評価・レビューすることが出来ません。したがって最終的に国際雑誌において厳格な査読ののち受理・公表されたエビデンスに基づいて議論をしなければ、得られた知見や結論の妥当性に説得力を持たせることができないのです。いっぽう前立腺癌の治療アウトカムに関する研究結果を査読のある国際雑誌に公表するプロセスは非常に長期間にわたる忍耐強い年月と多大な労力を要する作業であることもご理解いただきたいと思います)。
さて前置きが長くなってしまいましたが、前立腺癌の治療でもっとも大切なことは最初の治療で確実に再発なく完治させることです。なぜなら、初回治療で再発した前立腺がん患者さんは再発後、救済療法を受けたとしても 多くの場合、再発 再再発という道をたどるからであります。われわれの多数の治療経験や海外のデータから小線源治療は適切に他の治療と組み合わせることにより、悪性度の高い癌 (中間リスク前立腺がんや高リスク前立腺がん)であっても非常に高い根治率(非再発率)が得られることがわかっています。ここでは小線源療法の内容と私が確立した小線源治療の特徴について説明いたします。
前立腺癌小線源治療の歴史
小線源療法とは小さな放射性物質を治療する局所に挿入して行う放射線治療を意味します。英語ではブラキセラピー(brachytherapy)と呼ばれていますが、ブラキ(brachy)とは「近接した」という意味で放射線源と照射目標が短いことからこのように呼ばれています。日本でも古くから、舌癌や婦人科の癌に対してラジウム、セシウム、金などの放射性物質を用いた小線源療法が行われてきました。
1970年代にアメリカで前立腺癌に対する(I-125)を密封した小線源(シード線源)を前立腺の中に挿入して照射を行う組織内放射線療法が開始されましたが、当時の方法は下腹部を切開し直視下に線源を留置して行う方法であり、線源を目算で挿入していたため線源分布が不均一となり、効果が不十分で広く普及するには至りませんでした。
超音波画像により正確にシード線源を挿入
その後、直腸に超音波端子を挿入する前立腺用の経直腸エコーが開発され、前立腺の超音波画像が鮮明に得られるようになりました。これにより超音波画像を見ながら会陰部(肛門と陰嚢の間の股の部位)から前立腺内に針を刺して、そこからシード線源を挿入することが出来るようになりました。皮膚切開を必要とせず、しかも前立腺に正確に線源を留置することができるようになって治療成績が飛躍的に向上したため、1990年代になってI-125を用いた小線源療法は年々増加の傾向をたどっていました。
現在の前立腺がん治療の問題点
しかしながら世界的に見てもロボット手術や重粒子線治療など高額機器を使用する治療を推奨する趨勢が支配的となっています。さらに質の高い小線源治療を実施するには術者に高い技術が求められることから日本でも世界でも高精度の小線源治療ができる施設が減少し、また実施件数も減少傾向にあります。つまり前立腺がんを患った方々の願い(再発の少ない治療を受けたいという希望)を顧みず、医療業界がハイテイク高額治療機器の導入・運用を優先するという潮流に支配されてしまっているのが現在の前立腺がん治療の現況です。ハイテク機器を運用した治療の成績、特に非再発率が良好であればよいのですが、現実はそうとはいえません。Crookらが記した総説によればハイテク治療の急速な導入が続いているにも関わらずPSA検診で発見され根治治療を受けた前立腺がん患者さんのなんと40-60%が再発(そのほとんどが局所再発)をしていると報告されています(JM Crook et al., Transl Androl Urol 2018)。このことはPSA検診を通じて前立腺がんと診断された患者さんとそのご家族にとっては誠に不幸な状況といわざるを得ません。私は論文の中でも初回治療の大切さや再発によってもたらされる深刻な肉体的、経済的、心理的負担の問題を訴えてきました (Emergence of Quality Low-Dose-Rate (LDR) Brachytherapy: Ultimate Radiosurgery for Non-Metastatic Prostate Cancer (iomcworld.org)。
独自に改良・発展させたリアルタイム術中計画法により、安全に高い放射線エネルギーを照射
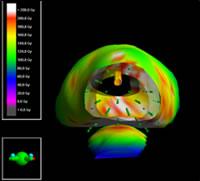
さて、小線源治療に関しては2004年以降、ニューヨークマウントサイナイ医科大学を中心に開発されたリアルタイムによる術中計画法により、きわめて高い精度で線源が前立腺に配置できるようになりました。これにより、非常に高い放射線エネルギーが、安全に照射できるようになりきわめて高い治癒率が得られるようになっています。私は前職滋賀医科大学時代にリアルタイム術中計画法を発展させて独自の治療プログラム (Ten-step method)を開発し、被膜外領域(癌が被膜の外へ浸潤した領域)や精嚢浸潤も治療することにより難治性の前立腺癌症例を含め多数の患者さんの治療をおこなってまいりました。下記に岡本メソッドによるリアルタイムによる術中計画法による超音波画像と、治療後のX線フィルムを供覧します。
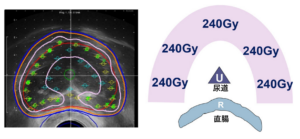
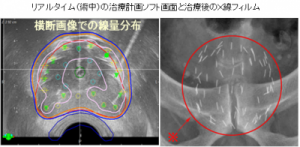
岡本メソッド (Ten-step method)では近年多くの施設で汎用されているハイドロゲルスペーサーは使用しません。何故ならハイドロゲルスペーサ挿入そのものによる直腸穿孔の報告がかなりあること。つまり小線源治療を含めた前立腺癌治療に対する放射線治療による直腸障害を防ぐ目的で普及が進んでいるハイドロゲルスペーサーの使用そのものにより、人工肛門手術を必要とする重篤な直腸障害(直腸穿孔)が発生している!ということが理由です。この憂慮すべき事故報告を読んで、私は現代医療が、合理性のある筋の通った本来進むべき方向性から明らかに脱線していると感じました。その理由を以下に述べます。多数症例の小線源治療の経験から会得した安全かつ精度の高い岡本メソッドにより重篤な直腸障害が1500例を経てなお起こっていない、つまり直腸障害に関して安全な外部照射併用を含めた小線源治療が確立・運用できている現在、長期成績と安全性が不明なハイドロゲルスペーサーを導入・使用する合理的根拠が、まったくないからです。また岡本メソッド (Ten-step method)では、近年多くの施設で汎用されている連結型シードも使用しません。連結型シードというのは先頭(最膀胱側)のシードの位置により、自動的に最後尾(前立腺尖部)のシードの位置が決まってしまういわゆるプレプラン法に用いるデバイスです。術中の線量分布を見ながら一個一個の線源(シード)の配置を再考しながら最適の線源分布を目指す術中計画法(いわゆるリアルタイムインプラント)の完成形である(Ten-step method)に用いるデバイスとしては不適切であるからです。医療技術・手技の背景にある原理をしっかり考えず、長期に渡る安全性と有効性の証明されていない新種のデバイスを反射的・無批判に採用する現代医療の傾向には危うさを感じざるを得ません。患者さんの命を左右する医療技術を完成させるためには、まず基本原理・原則を徹底的に考察・理解したうえで、それを実現させるための安全で精度の高い技術の習得・修練に長い時間をかけて地道に取り組むことが肝要です。そのような医療の基本倫理・哲学・求道を無視して、流行や時流に流され砂上の楼閣を築くことに執心することは決してあってはならないというのが私の医療者としての信念です。